高血圧
Hypertension 高血圧
高血圧とは
我が国の高血圧患者数は4300万人と推定され、60歳代男女で50%以上の方が治療を受けています。熊本県は高血圧に対する受療率(2017年)は人口10万人あたり716人で全国5位と全国上位となっており、高血圧として治療すべき方がきちんと治療されていることになります。
高血圧は以下の基準を満たした場合に高血圧症と診断されます。
血圧は正しく測定することが重要です。病院で血圧を測定すると緊張して血圧が上がる方が少なくありません。自宅ではより正確な血圧を測定でき、正確な高血圧症の診断および自分自身の健康管理にもなります。血圧測定は上腕にカフを巻き、心臓と同じ高さに保って1-2分安静にしたあと、座位の状態で2回測定して、その平均を記録します。測定するタイミングとしては、下記の2回測定します。評価方法としては朝と晩の血圧値7日間の平均値を家庭血圧として評価し、平均値≧135/85mmHg以上を高血圧と評価します。
- 朝(起床後)1時間以内 排尿後 朝の内服前 朝食前
- 晩(就寝前)
高血圧の原因は
特に高血圧の原因がない場合には「本態性高血圧」と診断し、90%程度の方が該当します。遺伝的要因と環境因子(塩分過多、加齢、ストレス、肥満、喫煙など)が原因です。そのほか内分泌疾患など特定の疾患により血圧が上昇する「二次性高血圧」が少なくとも高血圧患者の10%を占めると言われており、急激な血圧上昇や難治例、若年発症の高血圧など病歴や治療経過から二次性高血圧を疑って評価することが必要です。
高血圧の検査
当院では高血圧による臓器障害を評価するために以下の様な検査を定期的に行います。
- 胸部レントゲン写真
- 心電図
- 血液検査(腎機能や併存する糖尿病やコレステロール高値の評価)
- 尿検査
頸動脈エコーでは頸部の動脈の動脈硬化を非侵襲的に評価することが出来ます。心不全の可能性がある場合には心エコー検査やBNPによる心不全の評価等を行います。
また先に述べた2次性高血圧症の評価のためにホルモン異常などを評価するための血液検査や睡眠時無呼吸症候群の評価を行います。
高血圧の治療
治療の目的は高血圧により心臓などの臓器に障害を来さないようにすることと、心筋梗塞や脳卒中などの重篤な疾患を予防することになります。高血圧の治療は自覚症状がなく治療が長期になるため、治療の目的を理解し我々と一緒に治療を継続していくことが重要です。
血圧の治療目標値は高血圧管理・治療ガイドライン2025年では以下の様に変更されました。
高齢者でも血圧をきちんと管理することで脳卒中や心臓病の予防効果が高まることが研究で示されていることに基づいて
年齢や持病にかかわらず、一律
となっています。
しかし、個別状況を考慮し、めまいやふらつき、倦怠感や急性腎障害、高カリウム血症など有害事象や副作用に注意しながら降圧することとしています。
血圧をコントロールするためには生活習慣の是正と薬物療法を行います。
生活習慣の是正
塩分制限
日本人は塩分を摂取量に応じて血圧が上昇する食塩感受性が高いと言われています。高血圧症の塩分摂取の目標値は1日6gとされています。塩分を取り過ぎると体にナトリウム濃度が上昇し、それを是正するために体内に水分がたまります。この結果血液中の水分が増えることで、血管の中の血液量が増加することで血管の壁を押す力が強くなり、血圧が上昇します。
体重制限・食事療法
肥満は高血圧を悪化させるだけでなく、様々な心臓疾患に悪影響を与えます。そのため適正体重(BMI25未満、例えば体重が170cmの方は72Kg未満、158cmの方は62Kg 未満)を維持し、野菜や果物を積極的に摂取し、飽和脂肪酸、コレステロールの摂取を控えましょう。
禁煙
喫煙は血管を収縮させ血圧を上昇させます。禁煙により動脈硬化の進展リスクを低下させることが出来ます。
運動
軽く息が弾む程度の有酸素運動を毎日30分、または週に180分以上行うことで血管が健康な状態に保たれ降圧効果が得られます。
節酒
エタノールで男性20ml~30mL(おおよそ日本酒1合、ビール中瓶1本、焼酎半合、ウイスキーダブル1杯、ワイン2杯に相当)/日以下、女性はその約半分の10-20mL/日以下に制限することが勧められています。
薬物療法
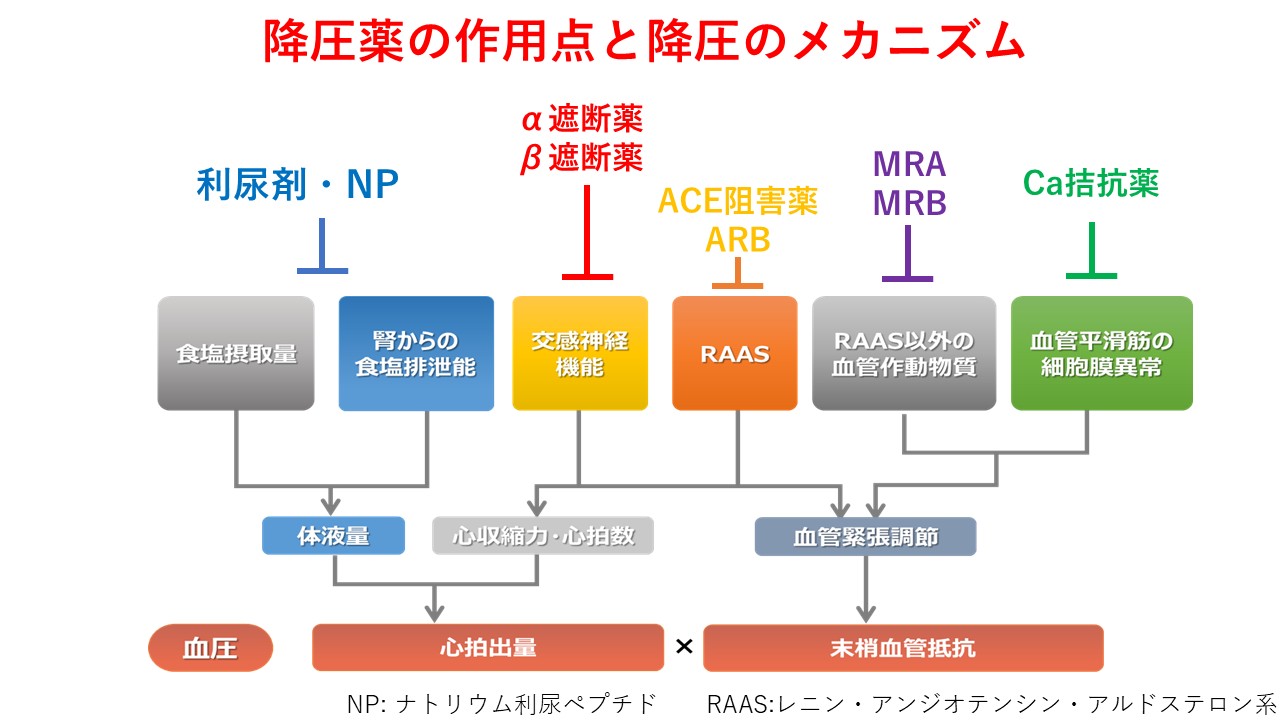
降圧薬は多種多様で、患者様の併存疾患や病態に併せてお薬を選択します。第一選択薬として以下の4つが推奨されています。
カルシウム(Ca)拮抗薬(アムロジピン、ニフェジピンなど)
血管を広げて血圧を低下させる薬剤で、本邦で最も多く処方されている薬剤です。狭心症の薬としても使用されることがあります。
利尿剤(インダパミド、トリクロルメチアジドなど)
尿中にナトリウムを排出し、尿量を増やすことで過剰な循環血液量を減少させて血圧を低下させます
ACE(アンジオテンシン変換酵素)阻害薬 (エナラプリル、リシノプリルなど)
ARB(アンジオテンシンII受容体拮抗薬)(アジルサルタン、テルミサルタン、バルサルタンなど)
これらの薬剤はレニン・アンギオテンシン系(RAAS系)という血圧上昇に関わるホルモンの働きを抑えて血管を拡張させることで血圧を低下させます。心臓や腎臓を保護する働きがあり、心臓病や糖尿病、尿蛋白を併発している患者様に優先的に使用されます。
上記の薬剤を組み合わせても血圧が目標値を下回らない場合には以下の様な薬剤を追加します。
ミネラルコルチコイド受容体(MR)拮抗薬 (MRA/MRB) (ミネブロ、エプレレノンなど)
腎臓における塩分の再吸収に関わるミネラルコルチコイドの作用を抑制することで、塩分を排出し血圧を低下させます。
アンジオテンシン受容体ネプリライシン阻害薬(ARNI)(エンレスト)
ARBであるバルサルタンに加えて塩分排泄や血管拡張、心保護効果を有するナトリウム利尿ペプチドを分解する“ネプリライシン”を阻害することで降圧効果を発揮する薬剤です。
交感神経抑制薬(α遮断薬、β遮断薬)(ビソプロロール、カルベジロールなど)
交感神経を抑制することで血圧を低下させます。特に交感神経亢進が認められる若年の高血圧や狭心症、心筋梗塞、心不全の合併している方に用いられます。
その他、2次性高血圧症と診断された場合にはホルモンを産生する腫瘍を外科的に切除したり、睡眠時無呼吸症候群に対してCPAP療法を提案することがあります。
当院における高血圧診療の特徴
循環器内科専門医として測定された血圧の数値だけではなく、高血圧症の背景に潜む疾患や臓器障害を含めた総合的な評価を行います。心臓病や脳血管障害を発症した場合でも血圧管理のみならず、動脈硬化や心不全の予防、生活指導など生涯にわたって経過を見ていきます。